背景及必要性
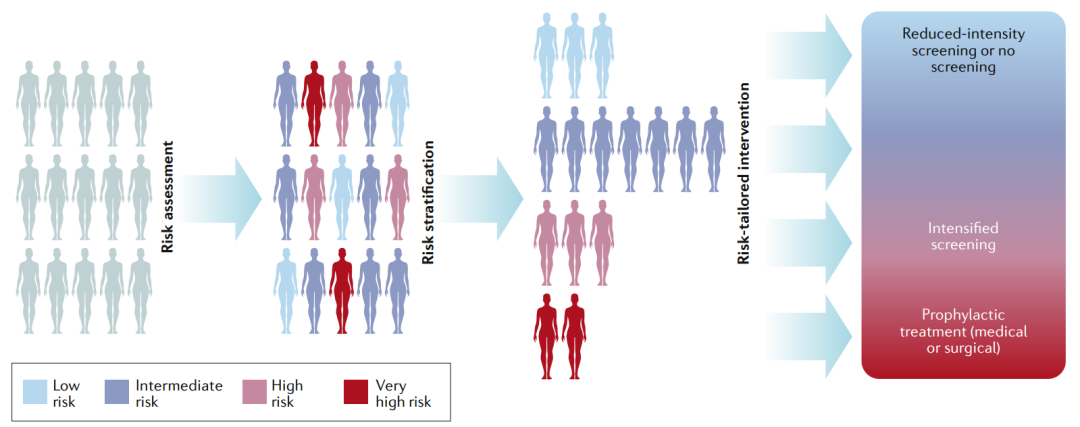
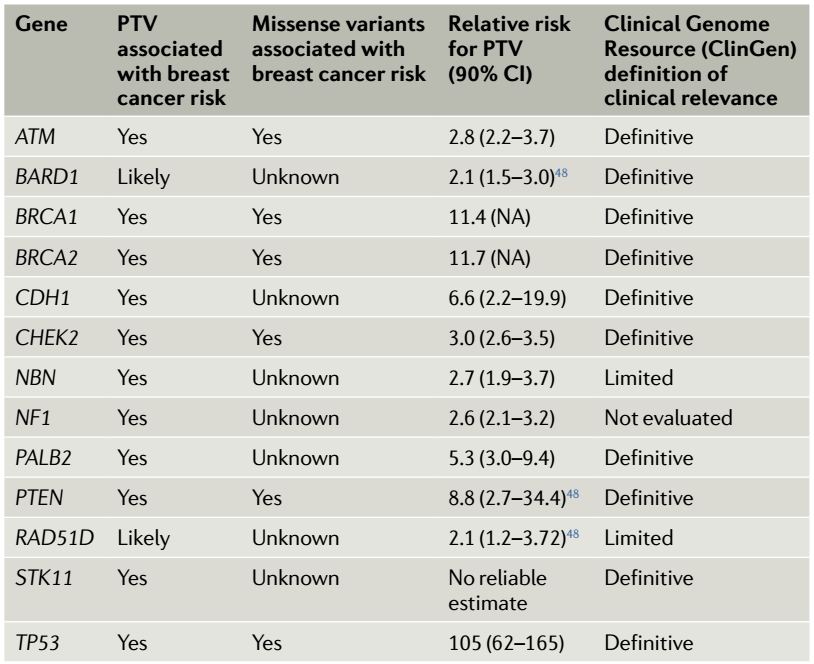
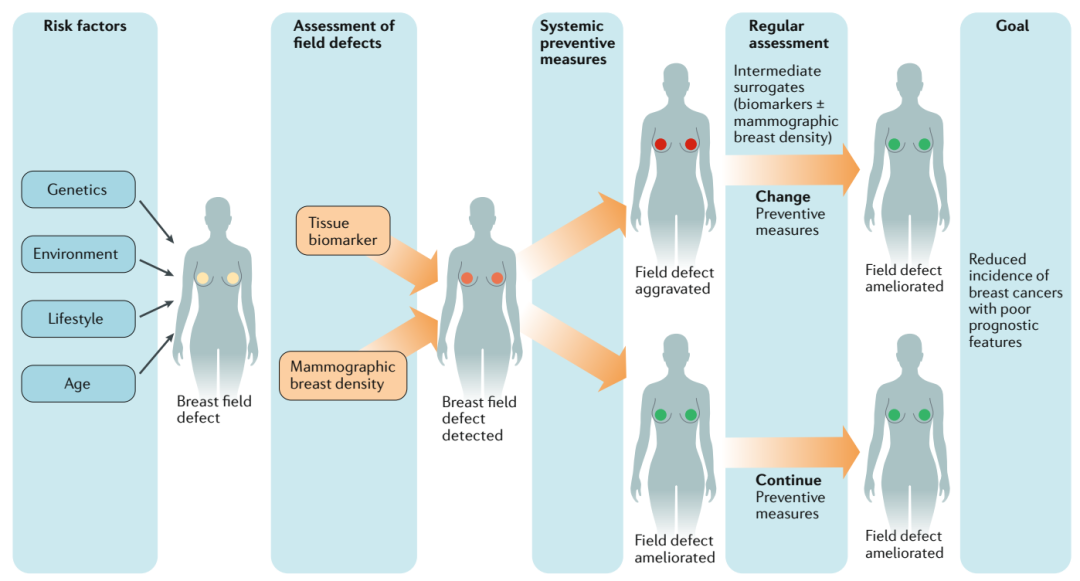
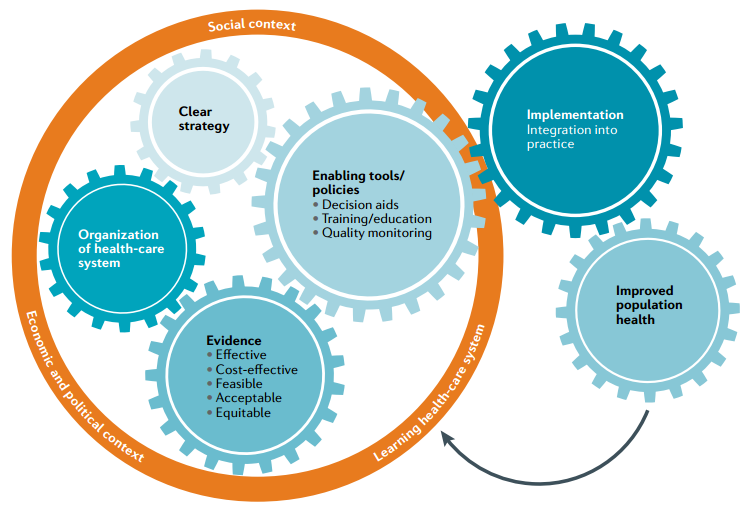
在全球范圍內,乳腺癌是第二常見癌癥,2018年約有210萬新診斷病例,大約627,000例因乳腺癌而死亡。乳腺癌具有異質性,對于不同的組織類型和分子亞型,其病因、危險因素、治療反應和預后有所不同。在發達國家,大約75%的乳腺癌是在絕經后的女性中確診的,其中40歲以下確診的女性占5–7%。 女性患乳腺癌的風險各不相同,主要與遺傳、內源激素水平、外源激素的攝入、生活方式、自身特征等因素相關。攜帶致病性胚系突變(BRCA1或BRCA2)的女性,可能會選擇接受預防性雙側乳腺切除術;也可選擇他莫西芬或其他選擇性雌激素受體調節劑進行初級化學預防。目前,對于患有乳腺癌的女性,基因檢測仍有一定的局限性;三陰性、雙側或發病年齡較早的患者可能在確診時接受檢測,但大多數只有在有明顯家族史的情況下才會接受檢測。2019年美國預防服務工作小組建議,擴大進行基因檢測的適用人群,對于具有乳腺癌、卵巢癌、輸卵管或腹膜癌的個體或有家族病史的女性,以及親屬中有攜帶致病性BRCA1/2突變的女性,均建議進行基因檢測。 圖1 早期檢測和預防乳腺癌的個性化方案 目前,在大多數高收入國家,用于乳腺癌早期篩查的乳房鉬靶檢查是基于20-30年前的試驗結果,并沒有考慮乳腺癌的異質性和人群的風險。近三十年來,乳房鉬靶的檢查顯示,具有低風險腫瘤生物學特性的早期癌癥的發病率增加了,并且原位疾病的檢出率也增加了,而晚期疾病的發病率卻沒有相應的下降。因此,預防或早期發現乳腺癌的個性化方案至關重要(見圖1)。首先,使用經過驗證的工具進行評估,以預測個體的乳腺癌發生風險。其次,將這些個體進行分類,如低風險、中等風險、高風險或超高風險人群,以便她們能夠接受個性化的干預措施。這意味著一些女性在更年輕時就需要進行乳房鉬靶檢查,或者使用其他成像方式進行補充檢查,如MRI。此外,對于罹患乳腺癌風險可能較高的個體,可以接受預防性治療。不論風險水平如何,對于所有個體都應該推薦健康的生活方式。 乳腺癌的個性化早期檢測和預防 2019年,歐洲乳腺癌個性化早期檢測和預防合作組(ENVISION)組織了一次共識會議,確定了開發和實施乳腺癌風險評估的關鍵領域、風險分層的預防和早期檢測方案的主要共識。 乳腺癌風險的預測可結合多種遺傳因素,如單核苷酸多態性(SNPs)、易感基因的罕見變異(包括BRCA1/2、PALB2、CHEK2和ATM)、家族史、潛在的表觀遺傳標記等。全基因組關聯研究(GWAS)已經鑒定出180個獨立的常見遺傳變異,它們加在一起占乳腺癌家族相對風險的20%左右,占全基因組SNP陣列上所有常見變異遺傳率的40%。雖然每種變異的影響都很小,但將它們結合到多基因風險評分(polygenic risk scores, PRSs),可以預測乳腺癌的發生風險,從而實現乳腺癌風險分層。臨床基因組資源中心(ClinGen)評估了被選擇的假定易感基因與乳腺癌之間關聯證據的強度,并為評估乳腺癌風險時通常檢測的31個基因中的10個建立了確定的臨床有效性分類(見表1)。 表1 增加乳腺癌風險的基因突變 目前有幾種乳腺癌的風險預測模型:(1)經驗模型,如蓋爾(Gail)模型、乳腺癌監測聯盟(BCSC)風險計算器和個體化相關絕對風險估算器(iCARE),不考慮顯性遺傳模型,主要用于普通人群中的女性;(2)遺傳模型,如Tyrer-Cuzick和BOADICEA,原則上可以提供詳細的家族史信息(包括確切的家族史結構和遠親信息),因此,可以應用于一般人群和具有乳腺癌家族史的女性。這些模型在風險因素、研究設計和開發中使用的數據類型以及分析方法均存在差異,必須在證明這些風險評估工具的有效性和臨床適用性后,才能應用于臨床環境中。 經過乳腺癌風險分層后,可以選擇不同的預防措施,以降低乳腺癌的發生風險。目前,許多積極的干預措施已經被證明可以降低乳腺癌的風險,如用抗雌激素進行化學預防、手術預防、適量使用含葉酸和維生素B12的膳食補充劑等,但還面臨一些挑戰:(1)需要確定能夠降低侵襲性乳腺癌發病率的藥物,例如三陰性、HER2+或luminal B亞型;(2)需要確定這些潛在預防藥物的所需劑量和使用頻率;(3)需要努力開發一種有效的方法,用來篩選可以從乳腺癌的一級或二級預防措施中獲益更大的人群;(4)需要確定臨床相關的替代標志物(反映乳腺組織中的缺損),這些標志物對于通過預防措施而降低預后不良的乳腺癌發生率的人群提供早期預警(見圖2)。 圖2 個性化的降低乳腺癌風險及預防 根據《癌癥控制聯合行動歐洲全面癌癥控制質量改進指南》的建議,應評估篩查方案的益處(避免癌癥特異性死亡和質量調整下額外獲得的生命年)、危害(與錯誤的篩查結果和后續調查有關,以及過度診斷和相關治療)和成本效益,以指導實施決策。在形成新的篩查方案中,隨機對照試驗(RCT)可作為在降低癌癥特異性死亡率方面有效的主要證據。然而,支持證據的構成(即所需的證據水平和研究設計)以及在提出實施建議之前應如何完善證據的相關事宜還有待進一步決定。 圖3 在醫療保健系統中實施風險分層 的早期檢測和預防計劃 最終要實現乳腺癌的個性化早期檢測和預防,應考慮當前醫保系統、社會、經濟、文化和政治環境的特質(見圖3)。這不是一個簡單的改變,而需要進行復雜的適應性改變,需要所有利益相關者(科學家,衛生保健專業人員,一般公眾和決策者)的共同努力。 往期回顧: 參考文獻: Nora Pashayan, Antonis C Antoniou, et al. Personalized early detection and prevention of breast cancer: ENVISION consensus statement. Nat Rev Clin Oncol. 2020 Nov;17(11):687-705.